Ранние и отдаленные последствия лазерной коррекции зрения: как избежать осложнений?
Опубликовано 2019-05-05
SQLITE NOT INSTALLED
Лазерная коррекция позволяет восстановить естественную остроту зрения при различных офтальмологических заболеваниях. Процедура проходит безболезненно и неинвазивно, что является основным преимуществом методики. В то же время воздействие тепловым излучением на мягкие ткани глазного яблока могут спровоцировать ряд осложнений как при проведении операции, так и после реабилитационного периода.
Что такое лазерная операция на глаза?
Лазерная коррекция зрения — это высокоточный метод лечения глазных болезней. Процедура помогает восстановить яркость и контрастность видимого изображения, избавляет от ношения очков и контактных линз. Операции на глазах с помощью лазера начали осуществлять 30 лет назад под руководством Святослава Фёдорова. Лазерная коррекция относится к малоинвазивным способам лечения остроты зрения.
При любом виде зрительных нарушений изображение некорректно фокусируется на сетчатке. Поэтому главный принцип лазерной операции — изменить форму роговицы так, чтобы преломлённый луч света точно попадал на сетчатую оболочку. Для этого хирурги с помощью лазера испаряют тонкий слой эпителиальных клеток на роговице.
Для проведения операции пациент должен пройти офтальмологический осмотр, чтобы врачи получили полную информацию о состоянии его органов зрения. Благодаря лазерной коррекции можно вылечить миопию, астигматизм и гиперметропию у больных в возрасте от 21 до 55 лет.
Как выполняется?
Перед началом операции офтальмолог направляет пациента на ряд обследований:
- сдача крови на общий анализ;
- исключение гепатита B и C, ВИЧ-инфекции;
- офтальмоскопия;
- осмотр с помощью щелевой лампы;
- МРТ, ангиография, рентгенография с применением контраста и другие обследования в зависимости от вида и тяжести заболевания, состояния тканей глазных яблок.
Процедуру проводят с помощью специального аппарата, который направляет на роговицу лазерный луч. Тепловые волны испаряют тонкие слои клеток. Несмотря на использование высокотехнологичных методик, микрохирургическая операция занимает не более 15-30 минут.
Врач офтальмолог высшей категории. Кандидат медицинских наук.
При помощи кератома хирург разрезает с помощью микротома небольшой участок роговицы и отводит его в сторону, оставляя часть лоскута прикреплённой к передней камере глаза. Это необходимо, чтобы получить доступ к более глубоким слоям роговицы.
Затем на прозрачную ткань воздействуют лазерным излучением, придавая ей новую форму. После завершения манипуляций врач возвращает отведённый участок роговицы в первоначальное положение и разглаживает его по поверхности глазного яблока.
Чтобы снизить риск развития инфекции, закапывают прооперированный участок антибиотиков в виде капель. Врачи снимают фиксаторы с век и головы. Пациент может идти домой.
При движении глазного яблока во время операции угрозы для зрения не возникает. Сканер на аппаратной установке регистрирует малейшие отклонения взгляда и корректирует направление лазерного луча. При резком и сильном отклонении глаза прибор автоматически прерывает работу.
Противопоказания
Существуют следующие противопоказания к проведению процедуры:
- помутнение прозрачных сред глазного яблока: передней камеры, роговицы, хрусталика;
- высокое внутриглазное давление, глаукома;
- иммунодефицитные состояния, гепатит, ВИЧ-инфекция;
- нарушения обмена веществ;
- обострение хронических патологий;
- аутоиммунные заболевания (например, красная волчанка);
- тяжёлые зрительные нарушения;
- инфекционные заболевания органов зрения;
- наличие кардиостимулятора;
- быстро прогрессирующая патология зрения;
- сахарный диабет в связи с риском развития диабетической ретинопатии;
- патологический процесс на роговице: кератоконус, истончение, нарушение целостности;
- беременность.
Условно запрещено проводить процедуру людям, не достигшим 21 года. Такое ограничение обусловлено тем, что органы зрения подростков и молодых людей младше 25 лет продолжают формироваться. В течение этого времени в зависимости от индивидуальных особенностей пациента острота зрения может восстановиться самостоятельно. Данное явление возможно благодаря ускоренной регенерации тканей в этом возрасте на фоне высокого метаболизма.
Лазерную коррекцию не проводят людям старше 55 лет. У пожилых пациентов хрусталик утрачивает эластичность. Поэтому он не может преломлять лучи света так, чтобы они сфокусировались на сетчатке при видении близких и дальних объектов.
Реабилитационный период
Чтобы предупредить развитие осложнений, в послеоперационный период пациент должен соблюдать весь перечень врачебных рекомендаций. Кроме того, существует ряд правил, которые позволят ускорить процесс регенерации тканей и снизить риск появления неприятных последствий.
- Для начала больному не следует прикасаться к поражённому глазу реками минимум в течение суток, чтобы не занести инфекцию. По прошествии 24 часов следует трогать глаз, как можно реже, только при крайней необходимости, чистыми пальцами.
- Запрещено умывать лицо и мыть голову 72 часа после проведения операции. Это необходимо, чтобы при попадании на глаз вода не вызвала раздражения.
- Нужно избегать перепада температуры: посещение бань, саун, прогулки в холодную погоду.
- Нельзя пользоваться косметикой и средствами по уходу за кожей лица.
- Регулярно капать в глаза антибактериальный препарат, прописанный офтальмологом.
- Запрещено употребление алкогольных напитков в течение всего периода восстановления.
- Нельзя подвергать глаза воздействию ультрафиолетового света. Для безопасности органов зрения стоит надевать очки с УФ-фильтром.
- Не рекомендуется носить вещи с узким воротником, которые ограничивают доступ крови к голове через позвоночные артерии. Для регенерации тканей необходимо нормальное кровоснабжение повреждённой роговицы питательными веществами.
- Необходимо избегать травм глаз, стресса, попадания в глаза табачного дыма, перенапряжение органов зрения. Время просмотра телевизора, чтения, использования гаджетов необходимо ограничить.
- Запрещены занятия спортом и любые физические нагрузки. Чтобы не поднималось внутриглазное давление потребуется исключить поднятие тяжестей с массой более 3 кг.
Если глаза заживают без осложнений, можно возвращаться к нормальному ритму жизни уже через 30 дней. Чтобы ускорить процесс реабилитации, в первые часы после лазерной коррекции следует как можно чаще моргать и прикрывать глаза. Разрешается поспать. При этом допускается сон на боку. При появлении слезоточивости прооперированного органа можно промокнуть глаза чистой салфеткой.
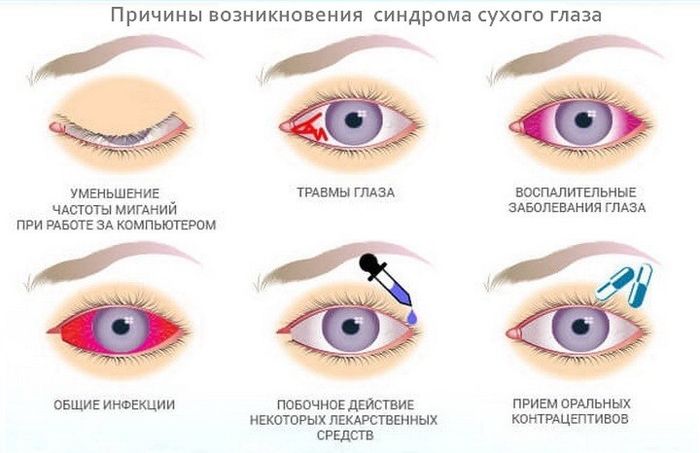
Возможные побочные эффекты
После проведения операции могут появиться естественные побочные эффекты:
- пересыхание глаз;
- ощущение дискомфорта;
- ухудшается зрение при плохом освещении;
- возможно затуманивание зрения;
- появление бликов при рассматривании окружающих предметов.
Чтобы реабилитация прошла как можно более комфортно, офтальмолог выписывает увлажняющие капли, антибиотики, седативные средства. При неправильной регенерации роговицы возможно развитие конъюнктивита, врастание эпителия, кровоизлияния в полость стекловидного тела.
Осложнения во время самой операции
Негативные последствия могут возникнуть во время лазерной коррекции зрения. В большинстве случаев причиной их появления служат технические неполадки: неправильно указанная информация о зрении пациента, неверные расчёты, сломанные инструменты. Существует риск врачебной халатности, недостатка опыта у оперирующего микрохирурга, в связи с чем возможен неверный срез роговицы. В результате могут возникнуть следующие осложнения:
- помутнение передней камеры глаза, роговицы;
- постоянное двоение видимого изображения;
- астигматизм, спровоцированный хирургическим вмешательством;
- снижение остроты зрения.
В некоторых ситуациях может быть виноват сам пациент. Такое случается при умалчивании больного о тяжёлых заболеваниях: туберкулёзе, ВИЧ-инфекции, сифилисе. Пренебрежение врачебными указаниями во время подготовки к операции: ношение линз, употребление алкоголя.
Возникающие из-за воздействия лазера
Специалисты дают гарантию безопасности лазерного луча, используемого во время операций. В то же время существует риск индивидуальной непереносимости теплового излучения. В такой ситуации функциональная активность органов зрения не улучшается, а остаётся неизменной. Возможна неполная коррекция зрения, когда происходит небольшое улучшение остроты зрения.
Если после проведения операции состояние пациента не изменилось или ухудшилось, назначают повторную процедуру.
Нарушения, возникающие в послеоперационный период
Некоторые осложнения, возникающие во время выздоровления больного, могут стать частью восстановления глаз. Такие изменения не требуют лечения и проходят самостоятельно в течение недели. В период реабилитации может отметить следующие осложнения:
- Ощущение инородного тела в прооперированной области. Дискомфорт чувствуется в течение 4-5 суток. Неприятное ощущение обусловлено повреждением целостности роговицы.
- Повышенная чувствительность к ярким источникам освещения. Доставляет дискомфорт в первые 3-4 дня после процедуры. Рекомендуется ношение тёмных очков, чтобы не перенапрягать глаза.
- Удвоение и размытость изображения. Проходит в первые часы после операции.
- Повышенная слезоточивость. Компенсаторная реакция организма на проведение лазерной операции. Слёзы оказывают антибактериальное и противовоспалительное действие. Слезоточивость проходит самостоятельно.
- Синдром сухого глаза. Временная патология купируется специальными каплями для увлажнения глаз.
- Ухудшение остроты зрения в условиях плохого освещения, в ночное и вечернее время суток.
В некоторых случаях после проведения операции наблюдается врастание эпителиальной ткани под участок срезанной роговицы. Патология сопровождается ухудшением остроты зрения. При необходимости осложнение устраняют в ходе дополнительной операции, во время которой лишний эпителий удаляют.
Помимо эпителиальной ткани под срезом могут остаться небольшие участки роговицы, которые не до конца испарились под действием лазера. Послеоперационное осложнение называется дербис. Патология не влияет на изменение остроты зрения. Частицы роговицы рассасываются организмом самостоятельно. В том случае, когда неиспарившейся ткани много, и она доставляет пациенту дискомфорт, назначается повторная операция по её удалению.
Редко после лазерной коррекции опускается верхнее веко — развивается птоз. Обычно осложнение проходит самостоятельно в течение нескольких месяцев. В исключительных случаях после операции, возможно, воспаление роговицы — кератит. В такой ситуации назначают консервативное лечение препаратами.
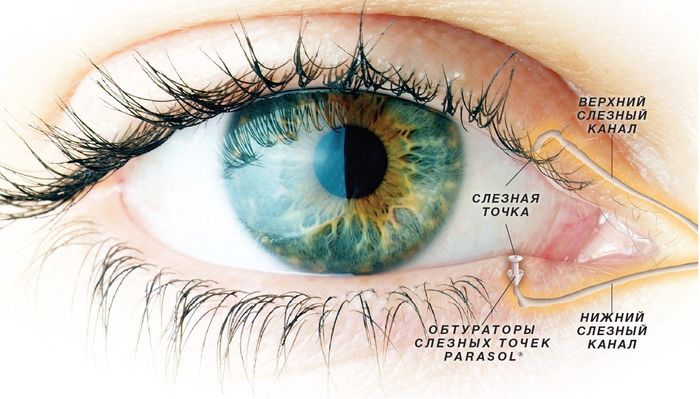
Синдром сухого глаза (ССГ)
ССГ возникает, когда слёзные железы не вырабатывают достаточного количества жидкости для увлажнения поверхности глаз. Из-за этого пациент ощущает песок в глаза, дискомфорт, сухость, светобоязнь, жжение. Офтальмолог назначает специальные капли для купирования синдрома.
ССГ развивается из-за того, что во время коррекции зрения лазерное излучение вызывает ожог роговицы. Чем дольше операция, тем сильнее повреждение мягких тканей. В результате сразу после проведения операции человек наблюдает повышенную слезоточивость — организм защищает повреждённую ткань от микробов, пыли и ветра. После выработки секрета слёзные железы истощаются, наступает дефицит слёзной жидкости.
Полезное видео
Что такое синдром сухого глаза?
https://www.youtube.com/watch?v=T0qWLiPIOEM
Кератоконус
Если роговица во время операции была сильно травмирована, возникает кератоконус — дегенеративное заболевание органов зрения. При прогрессировании патологии наблюдается изменение структуры роговицы: она истончается, принимает форму конуса вместо нормальной сферы. При развитии заболевания волокна, формирующие роговицу, теряют эластичность и прочность. Под действием внутриглазного давления роговица выступает вперёд. Заподозрить развитие кератоконуса можно по следующим симптомам:
- появление ореолов вокруг источников света в тёмное время суток;
- искажение изображений, схожее с астигматизмом;
- снижение остроты зрения;
- очки и линзы не помогают сфокусировать зрение.
Какие осложнения могут проявиться в будущем?
В некоторых случаях лазерная коррекция помогает только замедлить патологический процесс, связанный с нарушением рефракции. Через некоторое время после операции зрение может начать ухудшаться. Такое бывает при лечении астигматизма, близорукости и гиперметропии.
Кроме того, при несоблюдений врачебных рекомендаций, в будущем после проведения хирургического вмешательства, возможно, развитие следующих осложнений:
- синдром сухого глаза;
- помутнение роговиц;
- кератоконус;
- эрозивное поражение роговицы;
- врастание эпителия.
При наличии широких зрачков возможно ухудшение ночного зрения. Купировать патологическое состояние помогают очки с меньшими диоптриями, капли для сужения зрачка.
В будущем возможно развитие диффузного ламеллярного кератита или синдрома Сахары. Патология характеризуется расплывчатым изображением, будто человек находится в пустыне. Для лечения назначают кортикостероидные препараты в виде глазных капель.
Наиболее опасным для глаз последствием лазерной коррекции считается ятрогенная кератэктазия. При таком заболевании волокна роговицы теряют прочность и размягчаются. Роговая оболочка органов зрения размягчается, что становится причиной снижения зрительных функций. Медикаментозное лечение неэффективно. Исправить ситуацию позволяет только пересадка донорской роговицы.
Почему может падать зрение после операции при близорукости?
После операции зрение при близорукости может ухудшаться по следующим причинам:
- несоблюдение пациентом рекомендаций врача, например, самостоятельная отмена глазных капель, отказ от ношения солнцезащитных очков;
- особенности регенерации роговицы — неправильное заживление тканей;
- травмирование глаз;
- перенапряжение зрения в период реабилитации;
- инфекционно-воспалительное поражение органов зрения вследствие попадания в глаза бактериальной флоры, отсутствие лечения антибиотиками;
- погрешности медицинской аппаратуры.
Для устранения неприятных последствий, назначают проведение повторной операции.
Берут ли в армию после коррекции зрения?
Существует ошибочное мнение, что при лазерной коррекции близорукости высокой степени тяжести, призыв в армию невозможен. После успешного проведения операции осуществляется повторная проверка зрения призывника. Если пациент подтвердил, что обладает хорошим зрением, то его возьмут в армию при отсутствии других проблем со здоровьем.
Решение принимает специальная комиссия. Даже несмотря на то, что офтальмолог до проведения лазерной коррекции, поставил категорию «B», вопрос о призыве будет рассматриваться по последним полученным данным.
Кроме того, пациент считается годным, если:
- на медкомиссии подтвердили, что у больного миопия от -6 и ниже диоптрий;
- дальнозоркость от +8 и ниже диоптрий;
- исправлено зрение после коррекции астигматизма;
- разница рефракций главных меридианов после лазерной операции уменьшилась до 4 и меньше диоптрий.
В других случаях пациент является негодным.
Заключение
Несмотря на неинвазивность методики, лазерная коррекция зрения может спровоцировать ряд осложнений. В большинстве случаев причиной неприятных последствий является неисправность медицинской техники, халатность врача или пренебрежение пациента к своему здоровью. Важную роль играет процесс заживления роговицы в период реабилитации. При выполнении всех рекомендаций офтальмолога регенерация тканей проходит успешно и пациент может возвращаться к нормальной жизни.
Внимание: Информация, представленная на сайте, не может быть использована для постановки диагноза, назначения лечения и не заменяет прием врача.