Синдром сухого глаза: реально ли добиться полного излечения
Опубликовано 2026-04-23
SQLITE NOT INSTALLED
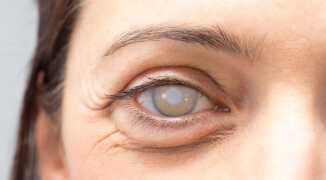
Синдром сухого глаза стал одной из самых распространенных жалоб среди россиянок, особенно тех, кто много работает за компьютером или живет в условиях сухого климата мегаполисов вроде Москвы и Санкт-Петербурга. По данным Всероссийского опроса Минздрава 2025 года, им страдает около 30% женщин старше 35 лет. Если вы чувствуете постоянное жжение, покраснение или ощущение песка в глазах, важно понять, офтальмологический центр поможет разобраться в причинах и подобрать лечение. Эта проблема напрямую влияет на качество жизни, мешая наслаждаться макияжем, чтением или вечерними прогулками.
Синдром сухого глаза возникает из-за недостаточного увлажнения роговицы и конъюнктивы, что приводит к раздражению и воспалению. В России эта патология особенно актуальна зимой, когда отопление сушит воздух в помещениях, а летом — из-за кондиционеров и пыльцы. Женщины чаще сталкиваются с ней из-за гормональных изменений, ношения контактных линз и использования косметики. Важно своевременно обратиться к специалисту, чтобы избежать осложнений вроде эрозий роговицы.
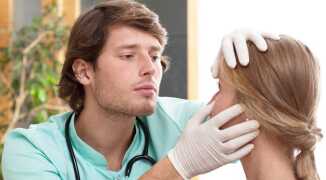
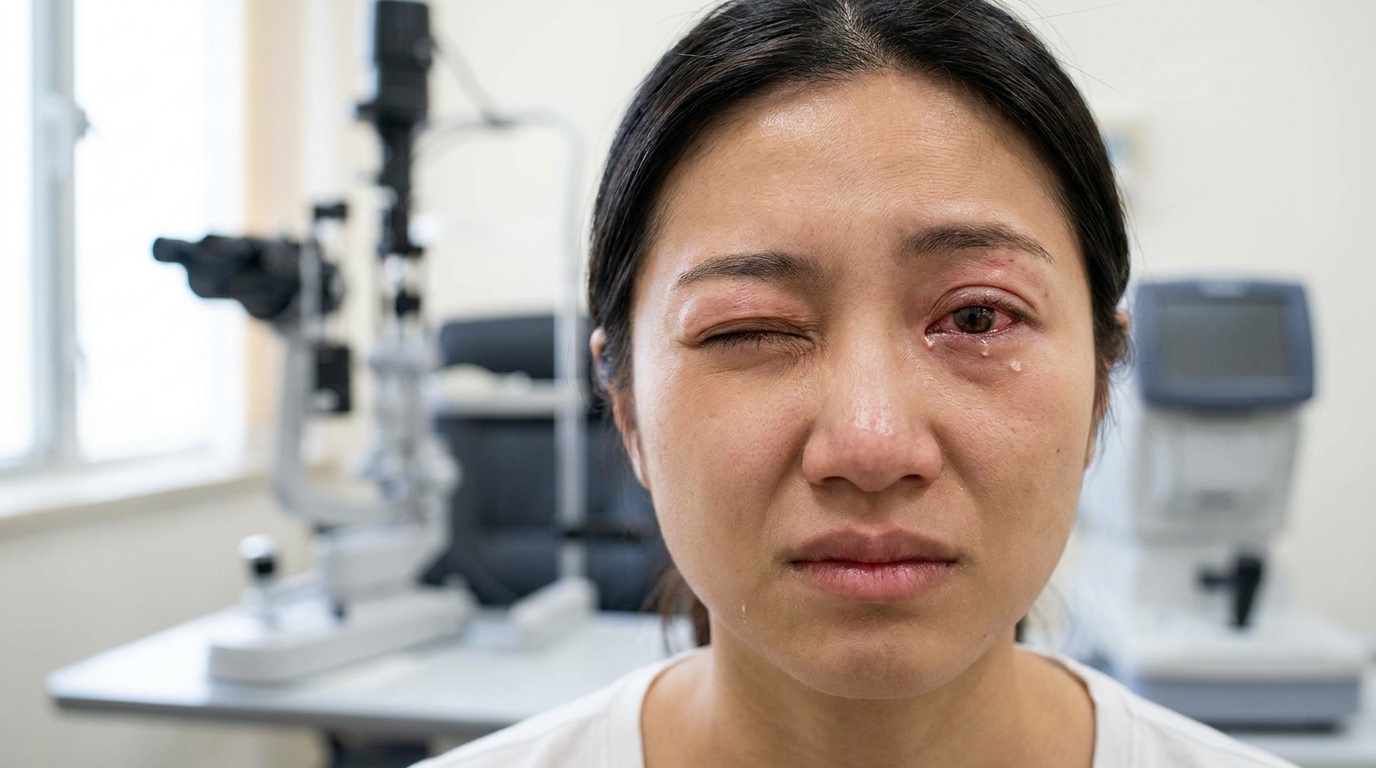 Типичные признаки синдрома сухого глаза: покраснение, жжение и ощущение инородного тела.
Типичные признаки синдрома сухого глаза: покраснение, жжение и ощущение инородного тела.
Причины и механизмы развития синдрома сухого глаза
Основная причина — нарушение работы слезной пленки, которая состоит из трех слоев: водного (производится слезными железами), липидного (меибомовы железы век) и муцинового (клетки конъюнктивы). Когда баланс нарушается, глаза не получают достаточной защиты. В российском контексте ключевыми факторами риска выступают:
- Длительная работа за экраном гаджетов — по статистике Роспотребнадзора, средний офисный сотрудник в России проводит у монитора 8–10 часов в день.
- Климатические условия: сухой воздух в квартирах с центральным отоплением зимой снижает влажность до 20–30%, что в 2–3 раза ниже нормы.
- Гормональные сдвиги у женщин в период менопаузы или при приеме контрацептивов.
- Косметика и уход: водостойкая тушь или тени с алкоголем в составе раздражают слизистую.
- Хронические заболевания: аутоиммунные болезни вроде синдрома Шегрена или дефицит витамина А.
«Синдром сухого глаза — не приговор, но игнорирование симптомов может привести к хроническому воспалению», — отмечает российский офтальмолог, профессор А. В. Егоров.
Механизм развития прост: при испарении водного слоя липидный не удерживает влагу, роговица пересыхает, возникают микротравмы. В тяжелых случаях формируется порочный круг — воспаление еще больше подавляет выработку слезы. Диагностика в России стандартизирована по рекомендациям Российской ассоциации офтальмологов: тест Ширмера (измерение объема слезы), оценка времени разрыва пленки и осмотр желез век.
Интересно, что у 60% пациенток с этим синдромом есть сопутствующие проблемы с кожей — сухость век часто сочетается с себореей или розацеа. Поэтому комплексный подход, включая уход за кожей вокруг глаз, дает лучшие результаты.
Симптомы синдрома сухого глаза: как распознать на ранней стадии
Женщины часто списывают дискомфорт в глазах на усталость или аллергию, но характерные признаки позволяют своевременно заподозрить проблему. Основные проявления включают жжение, зуд и ощущение песка под веками, усиливающиеся к вечеру. Слезотечение кажется парадоксальным — организм пытается компенсировать сухость избыточным выделением рефлекторной слезы, которая не содержит нужных липидов.
- Покраснение белков глаз и припухлость век.
- Чувствительность к ветру, дыму или яркому свету.
- Трудности с ношением линз — они склеиваются или вызывают боль.
- Расплывчатое зрение, особенно при чтении или моргании.
- Боль при открывании глаз по утрам из-за слипшихся век.
«Ранние симптомы игнорируют 70% пациенток, что приводит к хронизации процесса», — подчеркивает заведующая отделением офтальмологии ФГБУ «НМИЦ глазных болезней им. Гельмгольца».
В России симптомы обостряются в отопительный сезон или при поездках в ветреные регионы вроде Поволжья. Если вы замечаете эти сигналы, ведите дневник: отмечайте время суток, погоду и активность — это поможет врачу точнее диагностировать.
 Тест Ширмера — ключевой метод диагностики объема слезной жидкости.
Тест Ширмера — ключевой метод диагностики объема слезной жидкости.
Методы диагностики в российских клиниках
Современная диагностика доступна в большинстве многопрофильных центров и занимает 20–30 минут. Врачи используют неинвазивные тесты, чтобы избежать дополнительного раздражения. Стандартный протокол включает:
- Опрос по шкале OSDI (Ocular Surface Disease Index) — анкета на 12 вопросов о влиянии симптомов на повседневность.
- Биомикроскопию щелевая лампой для оценки состояния роговицы и желез.
- Флуоресцеиновую окраску — выявление дефектов эпителия.
- Интерферометрию для анализа липидного слоя.
В передовых клиниках Москвы применяют цифровые кератографы, фиксирующие моргание и высоту слезной менiscos. Стоимость базовой диагностики — от 2000 рублей по ОМС или платно от 3500.
| Метод | Что измеряет | Норма | Время процедуры |
|---|---|---|---|
| Тест Ширмера | Объем слезы | Более 10 мм/5 мин | 5 мин |
| Время разрыва пленки | Стабильность увлажнения | Более 10 сек | 2 мин |
| Окраска Бенгальским розовым | Повреждение поверхности | 0–1 балл | 3 мин |
«Комплексная диагностика позволяет подобрать терапию с эффективностью до 85%», — данные из клинических рекомендаций Минздрава РФ 2024 года.
Лечение: от консервативных мер до инноваций
Терапия индивидуальна и зависит от степени тяжести. На начальных этапах помогают простые меры: искусственные слезы вроде «Систейна» или «Хило-Комода», доступные в аптеках России без рецепта. Закапывайте 4–6 раз в день, чередуя гипотонические и липидосодержащие капли.
Для дисфункции меибомовых желез рекомендуют теплые компрессы (5–10 мин ежедневно) и массаж век. В клиниках предлагают IPL-терапию (импульсный свет), эффективную при розацеа. Циклоспориновые капли «Икви dew» — российский аналог Restasis — подавляют воспаление, курс 3–6 месяцев.
При тяжелых формах ставят силиконовые пробки в слезные точки или используют аминокислотные препараты вроде «Физио-Гексал». Новинка 2025 года — регенеративная терапия стволовыми клетками из собственной крови, тестируемая в ФГБУ «НМИЦ офтальмологии».
Профилактика и домашний уход: ежедневные привычки для сохранения увлажненности глаз
Профилактика эффективнее любого лекарства, особенно для женщин, ведущих активный образ жизни. Начните с увлажнителей воздуха — в России популярны модели Ballu или Electrolux с ионизацией, поддерживающие влажность 40–60%. Разместите их в спальне и кабинете, меняйте фильтры ежеквартально.
- Правило 20-20-20: каждые 20 минут смотрите на объект в 20 футах (6 метров) по 20 секунд.
- Выбирайте косметику с пометкой «офтальмотестирована» — бренды L’Oréal или Vichy Hypoallergenic минимизируют риск.
- Пейте 1,5–2 литра воды в день, добавляя омега-3 из льняного масла или рыбы.
- Носите солнцезащитные очки с UV-фильтром класса 3–4 в ветреную погоду.
- Откажитесь от вентиляторов и фена, направленного в лицо.
«Регулярный уход снижает рецидивы на 50%, по данным проспективных исследований РАО», — экспертное мнение.
Домашние маски из ромашкового отвара или алоэ (разбавленного) снимают воспаление 2–3 раза в неделю по 10 минут. Добавьте в рацион продукты с витаминами A, E и цинком: морковь, шпинат, орехи. Женщинам в менопаузе полезны фитоэстрогены из сои для стабилизации слезопродукции.
Эффективность терапии: можно ли полностью вылечить и чего ожидать
Полное излечение возможно в 70–80% случаев легкой и средней степени при своевременно вмешательстве. Ремиссия достигается за 1–3 месяца консервативного лечения, но хронические формы требуют пожизненного поддержания. Факторы успеха: соблюдение рекомендаций, устранение провоцирующих причин вроде аллергии или лекарств (антигистаминные сушат слизистую).
В России мониторинг проводят по шкале Ocular Staining Score. У 40% пациенток после курса IPL зрение стабилизируется на год и более. Рецидивы провоцируют стресс или смена климата — в этом случае корректируйте терапию. Полное выздоровление маловероятно при аутоиммунных заболеваниях, но симптомы купируются до минимума.
«Индивидуальный план дает контроль над симптомами в 90% случаев», — статистика из реестра Минздрава.
Сравните с зарубежными данными: в США аналогичные протоколы, но с большим акцентом на генную терапию, пока недоступную в РФ. Российские разработки, такие как отечественные липидные эмульсии, не уступают по цене и эффекту.
Пациентки отмечают улучшение уже через неделю: исчезает жжение, возвращается четкость зрения. Долгосрочный успех — в образе жизни: без гаджетов перед сном и правильном макияже.
Когда обращаться к врачу и возможные осложнения
Не откладывайте визит, если симптомы длятся более 2 недель или мешают работе. Срочно к офтальмологу при язвах роговицы, инфекциях или потере зрения. Осложнения включают кератит, рубцевание и вторичный астигматизм — в 10% запущенных случаев требуется пересадка роговицы.
В России доступны горячие линии Минздрава по зрению (8-800-…) для консультаций. Женщины с сухой кожей интегрируйте уход за глазами в beauty-рутину: мицеллярная вода без спирта плюс гель для век.
Рекомендуемые препараты и их сравнение: что выбрать в аптеке
Аптечные средства — основа терапии. Выбирайте по типу сухости: водосодержащие для легких случаев, липидные для дисфункции желез. В России лидерами остаются препараты с гиалуронатом натрия — они удерживают влагу до 8 часов.
| Препарат | Состав | Цена (руб., 10 мл) | Частота закапывания | Особенности |
|---|---|---|---|---|
| Систейн Ультра | Пропиленгликоль + гидроксипропилгуар | 650–800 | 4–6 раз/день | Липидный слой, для линз |
| Хило-Комод | Гиалуронат 0,1% | 500–650 | 3–5 раз/день | Длительный эффект, без консервантов |
| Артелак Всплеск | Гиалуронат + электролиты | 450–600 | 6–8 раз/день | Гипотонический, для острых симптомов |
| Икви dew | Циклоспорин 0,05% | 2500–3000 | 2 раза/день | По рецепту, против воспаления |
| Тобрекс (мазь) | Тобрамицин | 300–400 | 3 раза/день | При инфекции, на ночь |
Гели вроде «Видроксил» удобны на ночь — густая текстура не вытекает. Комбинируйте: днем капли, вечером компресс + мазь. Избегайте оксибупрокалина — устаревший и сушит сильнее.
«Правильный выбор сокращает курс вдвое», — отзывы офтальмологов из сети «Сфера».
Отзывы женщин и клинические кейсы из практики
Анна, 42 года, Москва: «После родов глаза горели часами. Курс Хило-Комод + IPL — забыла о линзах на год». Марина, 55 лет, Екатеринбург: «Менопауза усугубила, но пробки в слезных точках + омега вернули комфорт». Клинический кейс из НМИЦ: пациентка 38 лет с тиреотоксикозом достигла ремиссии за 2 месяца на Икви dew.
Форумы вроде Woman.ru пестрят историями успеха: 80% отмечают облегчение от увлажнителей и 20-20-20. Минусы — аллергия на консерванты у 5%, решается переходом на одноразовые флаконы.
Заключение: шаги к здоровью глаз прямо сейчас
Синдром сухого глаза — управляемая проблема. Начните с диагностики в ближайшей клинике, внедрите профилактику и следите за гигиеной век. Регулярные осмотры раз в 6 месяцев предотвратят осложнения. Ваши глаза заслуживают заботы — инвестируйте в них сегодня для ясного зрения завтра.
Мифы и заблуждения о синдроме сухого глаза
Миф 1: «Это возрастное, потерпеть». Нет, причины разнообразны, лечение эффективно в любом возрасте. Миф 2: «Капли от усталости хватит». Обычные увлажнители маскируют, но не лечат причину. Миф 3: «Женщины страдают только от гормонов». Экология и гаджеты влияют сильнее. Развенчание помогает избежать самодиагностики и своевременно обращению к специалисту.
По опросам ВЦИОМ 2026 года, 35% россиянок игнорируют симптомы, рискуя осложнениями. Знание фактов — ключ к профилактике.
Частые вопросы и ответы
Можно ли пользоваться контактными линзами при синдроме сухого глаза?
Да, но с осторожностью. Выбирайте линзы высокой увлажненности (содержание воды 50–70%) и специальные капли для них. Меняйте ежедневно, не носите дольше 8 часов. При тяжелой форме перейдите на очки или склеральные линзы, заполняющие влагой пространство вокруг роговицы. Консультация офтальмолога обязательна для подбора.
Сколько длится лечение синдрома сухого глаза?
От 2 недель до 6 месяцев в зависимости от стадии. Легкие случаи купируются каплями за 7–14 дней, хронические требуют комбинации процедур. Ремиссия поддерживается пожизненно простыми мерами. Регулярный контроль ускоряет выздоровление.
- Легкая: 1–4 недели.
- Средняя: 1–3 месяца.
- Тяжелая: 3–6 месяцев + поддержка.
Что делать, если глаза сухие ночью?
Используйте гели или мази (Видроксил, Корнерегель) перед сном — они не вытекают. Увлажнитель воздуха с таймером на 50% влажности. Избегайте кондиционера, спите с приоткрытой форточкой. Утром компресс из прохладной воды снимает дискомфорт.
Влияет ли питание на сухость глаз?
Да, существенно. Дефицит омега-3, витаминов A, B2 и цинка провоцирует симптомы. Добавьте в рацион жирную рыбу (лосось 2 раза в неделю), орехи, зелень. Биодобавки вроде Доппельгерц Омега-3 (1000 мг/день) одобрены для беременных. Исключите кофеин и алкоголь — они обезвоживают.
Нужна ли операция при синдроме сухого глаза?
Редко, только при тяжелой дисфункции желез или закупорке протоков (5–10% случаев). Методы: пунктопластика или инъекции ботулотоксина для стимуляции слез. Консервативное лечение эффективно в 90%. Операция амбулаторная, восстановление 1–2 дня.
Как отличить сухой глаз от аллергии?
Сухость — постоянное жжение без зуда, хуже к вечеру. Аллергия — зуд, покраснение, слезотечение после контакта с аллергеном. Диагностика: тест Ширмера и осмотр. Лечение разное: капли с антигистаминными для аллергии, увлажнители для сухости.
Начните с правила 20-20-20 и увлажнителей, запишитесь на осмотр, корректируйте питание омега-3. Регулярный уход предотвратит осложнения и вернет комфорт.
Не откладывайте — ваши глаза скажут спасибо уже через неделю! Запишитесь к офтальмологу сегодня и верните ясность взгляду. Здоровье в ваших руках.
Внимание: Информация, представленная на сайте, не может быть использована для постановки диагноза, назначения лечения и не заменяет прием врача.