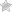Thyroid Eye Disease: Síntomas y manejo — Entendiendo tus ojos cuando la tiroides actúa
Опубликовано 2025-09-02
SQLITE NOT INSTALLED
Thyroid Eye Disease, conocida también como enfermedad oculares tiroidea o enfermedad de Graves orbitopatía, puede sonar como un término técnico lejano hasta que uno o alguien cercano empieza a notar ojos inquietos, secos, sobresalientes o con visión borrosa. En este artículo vamos a desmenuzar, con lenguaje claro y cercano, qué es esta condición, por qué ocurre, cómo se manifiesta, qué opciones de diagnóstico y tratamiento existen hoy, y cómo puedes manejar la vida diaria cuando te afecta. No se trata solo de datos médicos fríos: son historias de sensaciones, de ajustes y de esperanza, porque la ciencia ha avanzado y hay muchas herramientas para mejorar la calidad de vida. Si te interesa profundizar, entender los pasos prácticos y saber cuándo es urgente acudir al especialista, este artículo está pensado para acompañarte paso a paso.
Antes de seguir, quiero que pienses en tus ojos como una ventana muy delicada y compleja que responde a cambios dentro del cuerpo. Cuando la tiroides —esa pequeña glándula en el cuello— se altera, puede enviar señales que afectan a los músculos, tejidos y superficie ocular. Eso explica por qué una enfermedad que comienza en las hormonas termina afectando la forma en que miramos y sentimos el mundo. Ahora, vamos a entrar en detalles, pero siempre con calma y con la idea de que la información es poder: conocer los síntomas y las opciones de manejo facilita tomar decisiones con tu equipo médico.
¿Qué es la Thyroid Eye Disease y por qué ocurre?
La Thyroid Eye Disease (TED) es una enfermedad autoinmune que afecta las estructuras orbitarias —los músculos que mueven el ojo, la grasa y el tejido conectivo alrededor del globo ocular— y que casi siempre aparece en relación con trastornos de la tiroides, especialmente la enfermedad de Graves. En lugar de que el sistema inmune ataque gérmenes, en TED hay una reacción inapropiada contra antígenos que están presentes tanto en la tiroides como en los tejidos orbitarios. Ese ataque provoca inflamación, hinchazón y en algunos casos fibrosis (endurecimiento), lo que modifica la posición del ojo y su función.
¿Por qué sucede esto exactamente? La respuesta no es única: intervienen factores genéticos, ambientales y hormonales. El tabaquismo es uno de los factores más claramente asociados con el desarrollo y la gravedad de TED; fumar aumenta el riesgo y reduce la eficacia del tratamiento. Además, los cambios en los niveles de hormonas tiroideas y una predisposición genética para respuestas autoinmunes contribuyen a que el sistema inmune «se confunda» y desencadene la reacción inflamatoria en la órbita.
Es importante entender que la Thyroid Eye Disease tiene fases: una fase activa, en la que la inflamación progresa y los síntomas cambian rápidamente; y una fase estable o inactiva, en la que la inflamación se calma pero pueden persistir daños o alteraciones anatómicas. El manejo varía según la fase: durante la activación se intentan medidas para controlar la inflamación y preservar la visión; cuando la enfermedad está inactiva se consideran intervenciones reconstructivas si quedan secuelas estéticas o funcionales.
Síntomas iniciales: cómo reconocer las señales tempranas
Los síntomas de la Thyroid Eye Disease suelen empezar de manera gradual, aunque a veces aparecen con rapidez. Muchas personas notan cambios en la apariencia de los ojos o en su confort antes de que aparezcan problemas visuales serios. Entre los signos más frecuentes se encuentran ojos secos, sensación de cuerpo extraño, enrojecimiento, hinchazón de los párpados, aumento de la superficie visible del ojo (exoftalmos o proptosis), y molestias al mover los ojos. Estas sensaciones afectan la vida diaria: leer, conducir o simplemente estar frente a la computadora se vuelve incómodo.
La visión doble (diplopía) es otro síntoma importante. Ocurre cuando los músculos que controlan los movimientos oculares se inflaman y no se coordinan bien, lo que provoca que los ojos apunten en direcciones ligeramente diferentes. La diplopía puede ser intermitente o persistente, y su gravedad varía. Cuando la inflamación es severa, se puede comprometer el nervio óptico y causar pérdida visual, una complicación seria que requiere atención urgente.
Además, muchas personas con TED experimentan sensibilidad a la luz (fotofobia) y lagrimeo excesivo por irritación ocular. El cansancio ocular y la dificultad para cerrar completamente los párpados (lagrimeo nocturno o sueño inadecuado del ojo) pueden agravar la sequedad y el riesgo de lesiones en la superficie ocular. Reconocer estos síntomas tempranamente es clave para iniciar el manejo y evitar complicaciones.
Tabla: Síntomas comunes y su impacto
| Síntoma | Descripción | Impacto en la vida diaria |
|---|---|---|
| Exoftalmos (ojos saltones) | Protrusión del globo ocular por hinchazón de tejidos orbitarios | Problemas estéticos, sequedad ocular, dificultad para cerrar párpados |
| Diplopía (visión doble) | Desalineación ocular por afectación de los músculos extraoculares | Dificulta la lectura, conducción y trabajo fino |
| Ojos secos y sensación de arena | Irritación de la superficie ocular por exposición o inflamación | Incomodidad crónica, uso de colirios lubricantes |
| Enrojecimiento y edema | Inflamación de tejidos palpebrales y conjuntiva | Molestia, apariencia inflamada |
| Pérdida visual | Compresión del nervio óptico en casos severos | Riesgo de daño permanente, urgencia médica |
Diagnóstico: qué pruebas se realizan y por qué
El diagnóstico comienza con una buena historia clínica y un examen oftalmológico completo. El oftalmólogo evaluará la agudeza visual, los movimientos oculares, la alineación y la apariencia de los párpados y la órbita. Además, es habitual medir la presión intraocular y examinar la superficie ocular para identificar sequedad o áreas de daño corneal. Sin embargo, para valorar la extensión y la actividad de la enfermedad se suelen necesitar pruebas complementarias.
Las pruebas de imagen son fundamentales. La tomografía computarizada (TC) y la resonancia magnética (RM) permiten visualizar los músculos extraoculares agrandados y el grado de tejido graso orbitario. Estas imágenes ayudan a diferenciar la TED de otras causas de exoftalmos o masa orbital y a planificar tratamientos quirúrgicos si son necesarios. En la práctica clínica también se realizan analíticas para evaluar la función tiroidea (TSH, T3, T4) y detectar anticuerpos tiroideos que apoyan el diagnóstico de enfermedad autoinmune.
Para cuantificar la actividad inflamatoria se utiliza, entre otras herramientas, la escala CAS (Clinical Activity Score) que valora signos clínicos como dolor, enrojecimiento y hinchazón. Evaluar la actividad es crucial porque muchos tratamientos inmunosupresores son más eficaces durante la fase activa. Además, el seguimiento regular con mediciones de la visión, campo visual y examen del nervio óptico permite detectar a tiempo complicaciones que requieren intervención inmediata.
Lista: pruebas habituales en el diagnóstico
- Historia clínica y examen oftalmológico completo (agudeza visual, movimientos y alineación ocular)
- Pruebas de función tiroidea: TSH, T3, T4 libre
- Serologías y anticuerpos tiroideos: anti-TPO, anti-TSH receptor
- Tomografía computarizada (TC) orbitaria
- Resonancia magnética (RM) orbitaria para valorar tejidos blandos
- Evaluación de la superficie ocular: test de Schirmer, tinciones corneales
- Escalas de actividad: Clinical Activity Score (CAS)
Tratamiento médico: controlar la inflamación y proteger la visión
El enfoque del tratamiento médico se basa en dos objetivos: controlar la inflamación activa para prevenir daño estructural y proteger la visión y la superficie ocular. En casos leves, muchas medidas conservadoras pueden aliviar los síntomas: lágrimas artificiales para la sequedad, elevación del cabecero al dormir para reducir el edema nocturno, y gafas protectoras. Sin embargo, cuando la enfermedad es moderada o severa, o cuando hay riesgo para el nervio óptico, se requieren tratamientos más agresivos.
Los corticosteroides sistémicos han sido durante décadas la columna vertebral del tratamiento en fase activa por su potente efecto antiinflamatorio. Se administran oralmente o por vía intravenosa según la gravedad y la tolerancia. Aunque pueden ser muy efectivos para reducir la inflamación, tienen efectos secundarios importantes si se usan a largo plazo, por lo que su uso se limita y se evalúa con cuidado.
En los últimos años la terapia dirigida ha transformado el panorama terapéutico. Medicamentos biológicos como teprotumumab, un anticuerpo monoclonal que bloquea el receptor del factor de crecimiento similar a la insulina 1 (IGF-1R), han demostrado reducir tanto el exoftalmos como la intensidad de la enfermedad en ensayos clínicos. Otras opciones inmunomoduladoras incluyen rituximab, ciclosporina y agentes de radioterapia orbital en casos seleccionados. La elección del tratamiento depende de la gravedad, la fase de la enfermedad y la presencia de comorbilidades.
Tabla: Resumen de opciones médicas
| Intervención | Mecanismo/uso | Ventajas | Limitaciones |
|---|---|---|---|
| Lágrimas artificiales y medidas locales | Alivio de la sequedad y protección corneal | Bajas complicaciones, fáciles de aplicar | No tratan la inflamación orbital |
| Corticosteroides (oral/IV) | Supresión de inflamación aguda | Efecto rápido | Efectos secundarios sistemáticos; no solución a largo plazo |
| Teprotumumab | Bloqueo de IGF-1R; reduce exoftalmos e inflamación | Resultados promisorios en reducción de proptosis | Coste alto; efectos secundarios y criterios de indicación |
| Inmunosupresores (rituximab, ciclosporina) | Modulación del sistema inmune | Útil en casos resistentes a esteroides | Riesgo de infecciones y efectos sistémicos |
| Radioterapia orbital | Reducción selectiva de la inflamación | Puede mejorar la motilidad ocular | Efecto limitado; no apropiado para todos |
Intervención quirúrgica: cuándo y qué esperar
La cirugía en la Thyroid Eye Disease tiene dos grandes objetivos: proteger la visión en situaciones de emergencia y corregir las secuelas una vez que la enfermedad está inactiva. En la fase activa, la descompresión orbital es la intervención más crucial cuando hay compresión del nervio óptico o exoftalmos extremo que pone en riesgo la córnea. La descompresión consiste en ampliar el espacio dentro de la órbita para aliviar presión y permitir que el globo ocular vuelva a una posición más normal.
Tras la estabilización de la enfermedad, muchas personas requieren cirugía reconstructiva para mejorar la función y la apariencia. Estas cirugías pueden incluir reparación de la alineación ocular (cirugía de los músculos extraoculares para tratar la diplopía), cirugía de párpados para corregir la retracción palpebral y procedimientos estéticos para equilibrar la apariencia facial. La planificación quirúrgica es compleja y suele realizarse en etapas: primero la descompresión (si es necesaria), luego la cirugía de músculos, y finalmente la reparación palpebral.
Es fundamental tener expectativas realistas: la cirugía puede mejorar y en muchos casos restaurar la función y la apariencia, pero cada intervención conlleva riesgos y la posibilidad de que sean necesarias revisiones. Por eso, el trabajo en equipo entre oftalmólogos especializados en órbita, cirujanos oculoplásticos y endocrinólogos garantiza mejores resultados y una atención integral.
Lista: indicaciones comunes para cirugía
- Compresión del nervio óptico con riesgo de pérdida visual (descompresión orbital urgente)
- Exoftalmos severo que produce exposición corneal y riesgo de queratopatía
- Diplopía estable en fase inactiva que afecta la función (cirugía de músculos)
- Retracción de párpados o asimetría estética significativa (cirugía palpebral)
- Complicaciones corneales por incompleta cobertura palpebral
Cuidados oculares diarios y adaptaciones prácticas
Vivir con Thyroid Eye Disease requiere ajustes cotidianos para proteger la visión y mejorar el confort. Las lágrimas artificiales, los ungüentos oclusivos por la noche y los parches oculares durante el sueño pueden prevenir daños en la córnea. Evitar ambientes secos, utilizar humidificadores y proteger los ojos del viento con gafas envolventes también ayuda mucho. Además, mantener la cabeza elevada al dormir reduce la congestión palpebral por la mañana.
La higiene palpebral —limpiar suavemente los bordes de los párpados con compresas tibias y limpiadores específicos— puede disminuir la inflamación y la sensación de arenilla. Para la diplopía, se utilizan prismas en gafas que realinean la imagen y permiten realizar actividades cotidianas con menos molestias. En algunos casos temporales, una oclusión parcial (parche o cinta) ayuda a suprimir la visión doble cuando la diplopía es intolerable.
No menos importante es abordar factores que empeoran la enfermedad: dejar de fumar es quizás la medida individual más efectiva para mejorar el pronóstico y la respuesta al tratamiento. Además, controlar el estado tiroideo (mantener la función tiroidea estable) y seguir las recomendaciones del endocrinólogo contribuyen a una evolución más favorable.
Lista: cuidados diarios recomendados
- Usar lágrimas artificiales frecuentemente y ungüento por la noche.
- Proteger los ojos del viento y polvo con gafas envolventes.
- Evitar ambientes muy secos; usar humidificador en casa.
- Realizar higiene palpebral con compresas tibias y limpiadores recomendados.
- Dejar de fumar y evitar el humo de terceros.
- Mantener el control endocrinológico de la tiroides.
- Consultar rápidamente ante cambios en la visión o dolor ocular.
Seguimiento y coordinación multidisciplinaria
La Thyroid Eye Disease no es solo un problema oftalmológico: es una condición sistémica que requiere coordinación entre especialistas. Un endocrinólogo controla la función tiroidea, ajusta tratamientos antitireoideos o la terapia sustitutiva con levotiroxina y valora tratamientos definitivos de la tiroides cuando corresponda. El oftalmólogo especializado en órbita o el oculoplástico manejan los aspectos oculares, y en casos complejos pueden ser necesarios reumatólogos o inmunólogos si se emplean terapias inmunosupresoras.
El seguimiento regular es esencial porque la enfermedad puede cambiar con el tiempo. Controlar la agudeza visual, la presión intraocular, la motilidad ocular y la condición de la superficie ocular permite detectar complicaciones a tiempo. Además, un plan de tratamiento coordinado evita duplicidades, optimiza el uso de terapias y mejora la seguridad del paciente. Por ejemplo, antes de iniciar medicamentos inmunosupresores, se deben evaluar riesgos infecciosos y otras condiciones médicas que podrían contraindicarlos.
Comunicación clara entre médico y paciente facilita tomar decisiones informadas. Llevar un registro de síntomas, fotografías del aspecto ocular y notas sobre cambios en la visión ayuda a que las consultas sean más precisas y eficientes. La educación del paciente sobre signos de alarma —pérdida visual rápida, dolor intenso, diplopía nueva y aumento de la inflamación— es vital para actuar con rapidez cuando sea necesario.
Tabla: Equipo multidisciplinario y sus roles
| Especialista | Rol principal |
|---|---|
| Endocrinólogo | Control y estabilización de la función tiroidea; manejo de la enfermedad tiroidea subyacente |
| Oftalmólogo (especialista en órbita/oculoplástico) | Diagnóstico ocular, tratamiento local, intervenciones quirúrgicas oculares |
| Reumatólogo/Inmunólogo | Valoración y manejo de terapias inmunosupresoras en casos complejos |
| Cirujano maxilofacial/ORL | Soporte en cirugías orbitarias complejas si es necesario |
| Optometrista | Adaptación de prismas y lentes, rehabilitación visual |
Pronóstico y factores que influyen en la recuperación
El pronóstico en Thyroid Eye Disease varía mucho según la gravedad inicial, la rapidez del diagnóstico y el acceso a tratamientos adecuados. Muchas personas con formas leves experimentan mejoría con medidas conservadoras y control tiroideo, mientras que las formas moderadas a severas requieren intervenciones médicas o quirúrgicas más intensivas. La detección temprana de afectación del nervio óptico es uno de los factores más determinantes para preservar la visión.
Los factores que suelen influir en una evolución peor incluyen el tabaquismo, la presencia de hipertiroidismo no controlado, inicio tardío de tratamiento durante la fase activa y comorbilidades que limitan el uso de terapias inmunosupresoras. Por otro lado, el acceso a equipos multidisciplinarios y a tratamientos modernos como teprotumumab ha mejorado considerablemente las perspectivas en muchos pacientes. Es importante mantener expectativas realistas: aunque la mayor parte de la inflamación puede controlarse, algunas alteraciones anatómicas requieren procedimientos reconstructivos para recuperarse completamente.
Finalmente, la recuperación también tiene un componente emocional y social. Los cambios en la apariencia de los ojos pueden afectar la autoestima y la interacción social; por eso, el apoyo psicológico y los grupos de apoyo pueden ser recursos valiosos durante el proceso de recuperación.
Prevención y consejos para reducir el riesgo

No siempre es posible prevenir la Thyroid Eye Disease, pero sí hay medidas que reducen el riesgo de empeoramiento y mejoran la respuesta al tratamiento. La medida más efectiva es dejar de fumar. Fumar no solo aumenta la probabilidad de desarrollar TED sino que también empeora su severidad y reduce la eficacia de tratamientos como los corticosteroides y la radioterapia.
Mantener un control metabólico y endocrino adecuado también es clave: un equilibrio estable de las hormonas tiroideas disminuye la actividad autoinmune general y reduce fluctuaciones que podrían agravar los síntomas o desencadenar episodios de actividad ocular. Además, una vida saludable —dieta equilibrada, ejercicio adaptado a las capacidades personales y manejo del estrés— apoya el sistema inmunitario y la recuperación general.
Finalmente, la educación del paciente para identificar síntomas tempranos y consultar con prontitud puede marcar la diferencia. Saber cuándo una visión borrosa o una diplopía requieren atención urgente puede prevenir daños permanentes.
Lista: medidas preventivas y de autocuidado
- Dejar de fumar y evitar exposición al humo.
- Mantener la función tiroidea estable con seguimiento endocrinológico.
- Usar protección ocular en entornos con polvo o viento.
- Hidratación ocular regular con lágrimas artificiales.
- Adoptar hábitos de sueño y posturas que reduzcan el edema palpebral.
- Buscar apoyo psicológico si los cambios estéticos afectan la calidad de vida.
Preguntas frecuentes que suelen tener los pacientes
Es natural tener dudas: ¿se puede curar la Thyroid Eye Disease? ¿Volverán los ojos a la normalidad? ¿Qué tan pronto debo actuar si aparecen nuevos síntomas? Las respuestas dependen del caso individual, pero ofreceré orientaciones generales que aclaran muchas inquietudes comunes. La mayoría de las personas logra controlar la enfermedad con una combinación de tratamiento médico, cuidados locales y, si hace falta, cirugía cuando la enfermedad está estable. Algunos cambios, como la proptosis significativa, pueden requerir cirugía reconstructiva para alcanzar el mejor resultado posible.
Otro tema recurrente es la relación entre la enfermedad tiroidea y la ocular: aunque ambas están relacionadas, el control de la tiroides no siempre garantiza que la TED no progrese. Por ello, la vigilancia por parte del oftalmólogo es esencial incluso cuando los análisis tiroideos parecen normales. Ante la duda, lo más prudente es consultar y seguir un plan coordinado con el equipo médico.
Finalmente, muchas personas quieren saber si hay tratamientos nuevos o prometedores. Sí: la investigación en terapias biológicas y dianas moleculares está activa, y opciones como teprotumumab han mostrado beneficios reales en ensayos, aunque su disponibilidad y coste varían según el país y el sistema sanitario.
Viviendo con Thyroid Eye Disease: testimonios, apoyo y recursos
Detrás de cada diagnóstico hay una persona que ajusta su vida, sus actividades y su imagen. Compartir experiencias con otros pacientes, participar en grupos de apoyo y buscar recursos educativos validos ayuda a reducir la ansiedad y a aprender estrategias prácticas. Muchos pacientes encuentran alivio al entender que no están solos y que existen caminos para mejorar la función y la apariencia ocular.
Es recomendable construir una red de apoyo que incluya al equipo médico, familiares y, cuando sea útil, profesionales de la salud mental. También es útil mantener un registro personal de fotografías para documentar la evolución y facilitar la comunicación con los especialistas durante el seguimiento. Por último, informarse en fuentes fiables y evitar remedios no probados ayuda a tomar decisiones seguras y basadas en evidencia.
Si necesitas recursos concretos, las asociaciones de pacientes y sociedades oftalmológicas disponen de guías y materiales. Consultar siempre fuentes médicas acreditadas y discutir con tu médico antes de iniciar cualquier tratamiento alternativo es esencial.
Conclusión

La Thyroid Eye Disease es una enfermedad compleja que conecta la tiroides con la salud ocular y que puede afectar desde molestias leves hasta riesgos serios para la visión; conocer sus síntomas, buscar diagnóstico temprano y seguir un manejo multidisciplinario son claves para obtener buenos resultados. Existen múltiples herramientas —desde cuidados locales y control endocrino hasta terapias inmunomoduladoras y cirugías reconstructivas— que, aplicadas en el momento adecuado, pueden reducir la inflamación, proteger la visión y mejorar la calidad de vida; además, medidas sencillas como dejar de fumar, usar lágrimas artificiales y mantener un seguimiento regular hacen una gran diferencia en la evolución. Si sospechas que puedes tener esta condición, acude a tu médico y forma un equipo con especialistas que te acompañen en cada etapa: la combinación de atención médica, autocuidados y apoyo emocional ofrece la mejor senda hacia la recuperación y la adaptación.
Внимание: Информация, представленная на сайте, не может быть использована для постановки диагноза, назначения лечения и не заменяет прием врача.